Istraživanje "Vremena" >
Rak - u traganju za nacionalnom strategijom
Prema podacima Svetske zdravstvene organizacije, u svetu je u 2000. godini otkriveno deset miliona novoobolelih od raka; od malignih tumora je umrlo šest miliona ljudi. Prema predviđanjima za 2020. godinu i broj obolelih i broj umrlih će se udvostručiti, pre svega u nerazvijenim zemljama i zemljama u razvoju.
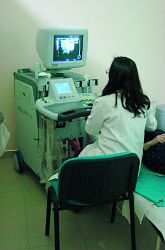
U Srbiji je u periodu od 1990. do 2002. broj obolelih veći za 14.000, a broj umrlih se povećao za 3253. Danas se u Srbiji otkriva oko 30.000 novih slučajeva malignih oboljenja godišnje. Narodna skupština Srbije usvojila je 1990. "Program onkološke zaštite do 2000. godine" kao treći u Evropi zvanično usvojeni program po metodologiji Svetske zdravstvene organizacije (SZO). Rezultati ovog programa nisu poznati. Iako ova nezarazna bolest poprima oblik epidemije, strategija države u borbi protiv raka se tek profiliše. Desetog marta ove godine ministar zdravlja je osnovao Republičku stručnu komisiju za onkologiju s ciljem da ona bude njegovo savetodavno telo.
Koliko je ljudskih života progutala šestogodišnja rupa u sistematskoj borbi protiv raka? Doktor Zoran Rakočevič, dijagnostičar i radiolog na Institutu za onkologiju i radiologiju Srbije, procenjuje da incidenca malignih oboljenja kod nas nije ništa veća nego kod drugih zemalja našeg socio-ekonomskog statusa.
Problem je globalni. Procenjuje se da u Evropi svakog dana umre 3000 ljudi od raka. Evropske zemlje zbog toga veliku pažnju posvećuju borbi protiv ove bolesti. Suštinski, lečenje raka se nije poboljšalo, ali jeste terapija koja je znatno popravila prognoze obolelih. Bolest je izlečiva sve dok maligne ćelije ne uđu u limfotok i rašire se po celom organizmu. Današnja medicina veliki broj malignih oboljenja prevodi u hronične bolesti.
Poslovica koja kaže da je bolje sprečiti nego lečiti nalazi ovde svoju primenu jer je 90 odsto zdravstvenih problema moguće rešiti na primarnom nivou zaštite. Procene istraživača su da bi se primenom svega onoga što se zna o prevenciji malignih oboljenja smanjio rizik oboljevanja za do dve trećine slučajeva. Prevencija oboljevanja je efikasnija i jeftinija.
U uzročnike pojave oboljenja ubrajaju se individualni faktori, okolina i genetika. Smatra se da je genetskim faktorima prouzrokovano svega deset odsto slučajeva raka, dok najveći deo, 90 odsto, nastaje pod uticajem ponašanja ili štetnih delovanja iz okoline. Od izloženosti specifičnom agensu do pojave kancera najčešće prođe deset ili više godina. To znači da imamo deset godina da ranim otkrivanjem određenih promena u organizmu i delovanjem na njih sprečimo nastanak bolesti.
BABICE PUŠE: Poznavanje faktora rizika i načina na koji oni deluju na zdravlje veoma je važno za prevenciju kancera. Poznato je, na primer, da prestanak pušenja predstavlja jedini način prevencije raka pluća. Zato se svuda u svetu vode stalne kampanje protiv pušenja. Dr Melita Vujnović iz SZO-a tvrdi da kampanja protiv pušenja nema efekta ukoliko je ne prati zakonska zabrana pušenja na određenim mestima i ako nije povezana s povećenjem cena cigareta. "U našoj zdravstvenoj službi veliki je broj lekara, sestara i babica koji puše – procenat veći od nacionalnog proseka", kaže naša sagovornica. "To što oni znaju da je to loše za njihovo zdravlje je jedno, a od tog znanja do sprovođenja u praksi veliki je korak i tu mora sredina da pomogne, to nije samo individualni izbor. Nije jednostavno reći ‘nemojte pušiti’, morate imati mogućnost izbora. Ukoliko radite na mestu gde svi oko vas puše, vi nemate tu mogućnost."
 ORGANIZACIJA, OPREMA, PREGLEDI: Ozren Tošić,...
ORGANIZACIJA, OPREMA, PREGLEDI: Ozren Tošić,...Iako još nisu poznati svi mehanizmi nastanka raka, sa sigurnošću se zna da je najveći broj malignih oboljenja moguće sprečiti. Smanjenje rizika od oboljevanja, sprečavanje pojave malignih tumora delovanjem na faktore rizika spada u domen primarne prevencije. Naravno, prevencija nije uvek moguća – kada se bolest pojavi uspešnost njenog lečenja i visina troškova lečenja zavisiće prevashodno od stadijuma u kojoj se bolest nalazi u trenutku uspostavljanja dijagnoze. Tu na scenu stupa sekundarna prevencija, rano otkrivanje bolesti. Za rano otkrivanje bitne su zdravstvene usluge. I preventiva i rano otkrivanje zasnovani su na bliskosti s pacijentom, na primarnom kontaktu i primarnoj zdravstvenoj zaštiti. Konkretno, to znači da lekar treba da iskoristi svaki kontakt sa pacijentom i, u zavisnosti od godina, pola, specifičnosti životnog stila i genetike, proveri određene parametre.
"Mi smo izgubili 3,5 meseca kod lekara opšte prakse. Mojoj ženi nije bilo dobro, gubila je na težini, imala temperaturu... Ali niko od lekara nije posumnjao na rak. Tumor je otkriven kada smo, na moj lični zahtev, otišli na snimanje pluća. Ukoliko je neko pušač 20 godina i pri tome ima sve simptome koje je moja žena imala, logično je da ga pošalješ na snimanje pluća. Oni to nisu uradili", kaže A. M.
 ...Zoran Rakočević,...
...Zoran Rakočević,...Drugi pacijent je izgubio osam meseci tokom kojih su ga doktori lečili od prostate. Pošto mu i dalje nije bilo dobro, porodica je zahtevala kompletan pregled. Tumor prostate, koji je već metastazirao na kostima, otkrio je urolog.
Nažalost, i jedan i drugi slučaj imali su fatalan ishod.
PREVENCIJA I OTKRIVANJE: "Kada je u pitanju sekundarna prevencija najefikasnije je vršiti sistematske preglede, skrining", kaže dr Nenad Borojević, direktor Instituta za onkologiju i radiologiju Srbije i predsednik Republičke stručne komisije za borbu protiv raka, oformljene pri Ministarstvu zdravlja. "To je najefikasniji i u startu veoma skup zahvat, ali se ulaganje nakon određenog broja godina vrati. Zašto? Zato što u jednom trenutku treba uložiti velika sredstva za kritičan broj uređaja ili kritičnu količinu hemikalija, odnosno reagenasa ukoliko se skrining obavlja nekim testom, treba platiti kritičan broj radnih sati ljudi koji će to da obave... Pod uslovom da postoji dovoljan broj edukovanih ljudi koji će se tim poslom baviti. U jednom trenutku mora postojati i određena količina novca koja će to pokriti – ali se ulaganje vrati za nekoliko godina, jer u sledećem periodu više nema obolelih u odmaklim fazama bolesti."
 ...i Nenad Borojević
...i Nenad BorojevićŠta Srbija po ovom pitanju radi? Skriningom se obuhvataju osobe koje nemaju simptome bolesti. Lako dostupnim testom koji se jednostavno interpretira i ima veliku osetljivost smanjuje se procenat greške. SZO već dve godine u Braničevskom okrugu vodi takav pilot projekat. "Mi smo u Braničevskom okrugu, koji u Srbiji ima i najveću incidencu i najveći mortalitet, uradili populacioni sistematski skrining grlića materice", kaže dr Melita Vujnović iz predstavništva SZO-a. "Sve žene od 30 do 49 godina su pozvane na pregled i u prvom krugu imamo odziv od 52 odsto, što je dobro u svim svetskim okvirima. Postoje različite škole – žena koja je potpuno zdrava se, po jednoj, pozove na preged nakon godinu dana i to je ono što piše u našim nacionalnim preporukama. Ako je i tada negativna, sledeći poziv je za tri godine... I tako se to pomera. Naš interval od 30 do 49 je relativno mali i planiramo da ga povećmo pozivajući kako starije tako i mlađe žene, da bismo obuhvatili i one koje imaju rane lezije i one koje imaju karcinom. Svaka ‘pozitivna’ pločica se proverava, kao i svaka deseta ‘negativna’, da bismo utvrdili kvalitet testa. Uz to smo imali dodatnu obuku za orišćene opreme koja je nabavljena, tako da smo to podigli na jedan zaista visok nivo."
U okviru ovog projekta oformljena je nacionalna radna grupa koja treba da napiše predlog programa za smanjenje oboljevanja i smrtnosti od raka grlića materice za period do 2010. Ta radna grupa je upravo počela rad sa analizom i evaluacijom svega onog što se saznalo u Braničevu, u odnosu na svetska saznanja. "To je pre svega slovenački program, koji ima dosta dugu tradiciju i, takođe, sistematsko pozivanje žena; finski program koji ima jako dobre rezultate; britanski... To su programi koji su uspeli da za eset godina funkcionisanja smanje obolevanje i umiranje žena. Znači, program mora dovoljno dugo da traje da biste mogli da smanjite oboljevanje i umiranje žena na nivou populacije."
Pored sistematskog populacionog skrininga, ono na čemu mora da se radi jete oportuni skrining, korišćenje prilike za pregled kada god se žena pojavi u zdravstvenom sistemu. Amerikanci primenjuju ovaj metod kroz stalnu kampanju, podsećajući žene da je rak grlića materice lako otkriti i lako izlečiti – ukoliko se otkrije na vreme.
SISTEMSKA GREŠKA: Koji će model Srbija izabrati? "Mi predviđamo kombinaciju modela. Uz populacioni skrining i dodatne edukativne kampanje da se kod žena podigne nivo svesti o potrebi da idu kod doktora. Šta je problem s kampanjom? Ona obično propusti marginalizovane grupe – onaj ko ne ide kod lekara ne ide nikako, a onaj ko ide, samo će ići češće. SZO ima princip da se posebno usmerava na one koji su naročito ugroženi, na one koji inače ne prilaze zdravstvenom sistemu, da se oni privuku, i zato podržavamo i program populacionog skrininga i aktivnog nalaženja žena", kaže dr Melita Vujnović.
Na osnovu studije opterećenja bolešću u Srbiji, koja je 2002. urađena uz finansijsku pomoć EU-a, glavni teret bolesti (i oboljevanja i umiranja) svodi se na dve grupe bolesti: prvu, kardio i cerebro-vaskularne bolesti i, drugu, maligna oboljenja. Broj obolelih i umrlih od malignih oboljenja je u neprekidnom porastu. Uz to, rak je bolest koja ima veliki socijalni značaj, i za porodicu obolelog i za društvo u celini. U SAD su 1996. godine ukupni ekonomski troškovi u ovoj sferi procenjeni na 143,5 milijardi dolara – uključujući direktne, medicinske, i indirektne troškove životnog veka i produktivnosti. Zato su se SAD, kao i većina evropskih zemalja, opredelile za jeftiniji pristup – prevenciju.
Osnovni problem u našem zdravstvenom sistemu predstavlja dominacija kurative (lečenja), koja je znatno skuplja i manje efikasna od preventive. Zanemarena je primarna zdravstvena zaštita građana, koja za posledicu ima preopterećenje i zagušenje tercijarnih nivoa zdravstvene zaštite.
"Na medicinskom tržištu postoji asimetrija informacija. Vi dolazite kod frizera i tačno znate koju uslugu od njega hoćete – šišanje, feniranje... Kod doktora dolazite jer vam nije dobro, ali ne znate tačno šta hoćete da on uradi. Na individualnom nivou prevencija se ne može prodati i zato od svesti građana zavisi da li će država biti primorana da radi primarnu zaštitu. Do šezdesetih kod nas je bila dobra primarna zdravstvena zaštita, sada je zapostavljena zato što je naše zdravstvo vođeno od strane specijalista", kaže dr Ozren Tošić.
Ukoliko lečenje karcinoma u ranoj fazi bolesti košta od 1000 do 2000 evra, a kasniji troškovi se povećavaju desetak puta, kako procenjuje doktor Zoran Rakočević, zar je državi u interesu da njeni građani ne idu na preventivne preglede? Piramida zdravstvenog sistema je postavljena naopačke. Opšta medicinska zaštita je potpuno zanemarena, a akcenat stavljen na specijalističku praksu. To stvara ogroman pritisak na Onkološki institut u Beogradu, koji obrađuje 55 odsto slučajeva obolelih. Lečenje iziskuje ogromna novčana sredstva. Ukoliko želimo smanjenje broja novoobolelih, neophodni su nam preventiva i rano otkrivanje bolesti, jak nivo primarne zdravstvene zaštite. Kako to izvesti ukoliko u našem zdravstvu ima 15 odsto lekara opšte prakse i dve trećine specijalista, pri čemu lekari opšte prakse nisu obučeni da prepoznaju karcinom? Problem je u tome što imamo potrebu da preventivom i ranim otkrivanjem smanjimo broj obolelih a, s druge strane, nemamo dovoljno materijalnih sredstava da istovremeno finansiramo smeštaj, lečenje već obolelih i – preventivu.
TRENDOVI I CENE: U oblasti organizacije zdravstvene zaštite naša zemlja je pratila određene trendove u svetu. Pedesetih godina prihvatila je veoma naprednu definiciju zdravlja SZO-a kao "stanja potpunog psihičkog, fizičkog i socijalnog blagostanja". Šezdesetih raste interes za planiranje u zdravstvu. Sedamdesetih su prihvaćene rezolucije SZO-a "Zdravlje svima do 2000. godine" i "Deklaracija o primarnoj zdravstvenoj zaštiti". Osamdesetih već deluju spor ekonomski rast i finansijska ograničenja u zdravstvenom sektoru. Pojavljuje se pitanje efikasnosti zdravstvenog sistema i mogućnosti da zadovolji zdravstvene potrebe. Sada, tržište se uvodi u sistem zdravstvene zaštite, traži se neposredniji odnos građana i lekara, menja se sistem finansiranja zdravstva, transformiše se vlasništvo...
Sistem primarne zdravstvene zaštite je pola veka razvijan kao sistem u kome je briga o zdravlju građana bila podeljena između lekara opšte prakse, ginekologa, pedijatra i lekara medicine rada. Taj sistem je veoma skup. Model porodičnog lekara, o kome se u poslednje vreme diskutuje i koji predlažu privatni lekari, podrazumevao bi prethodno obrazovanje specijalista porodične medicine – koje nemamo, a za čije školovanje je potrebno najmanje pet godina. Ministarstvo zdravlja je uz pomoć stručnjaka iz Kanade izračunalo da bi takav model u Srbiji mogao da se pokrene tek za deset ili petnaest godina.
Sadašnja reforma zdravstvenog sistema uključuje i model izabranog lekara, koji bi od početka godine trebalo da bude uveden u sve domove zdravlja u Srbiji. Ova reforma bi trebalo da pacijentima u primarnoj zdravstvenoj zaštiti donese bolju i efikasniju uslugu i omogući kvalitetniju komunikaciju sa lekarom. Izabrani lekarski tim činili bi lekar i medicinska sestra, koji bi trebalo da 85 odsto potreba pacijenta rešavaju na primarnom nivou, a ne da ih šalju na viši. Lekarski tim bi za početak trebalo da bude zadužen za oko 1200 pacijenata. Zakon o zdravstvenoj zaštiti, usvojen u decembru 2005, postavlja građanina u središte – on bira svog lekara, čija plata zavisi od broja pacijenata koji žele da se leče kod njega. Pilot projekat ovog modela sproveden je u Kraljevu, a odskoro se primenjuje i u Domu zdravlja u Obrenovcu.
"Ideja izabranog lekara je jako dobra", kaže doktor Melita Vujnović, "ali to nije dovoljno. Izabrani lekar mora da ima mogućnost da kontinuirano uči šta je to novo u preventivi. A to je vrlo raznolika i bogata disciplina. Drugo, mora da ima vremena za to i mora da bude finansijski motivisan. Naša prednost jeste postojanje sistema za zdravstvenu zaštitu u obliku domova zdravlja koji treba da budu podrška organizaciji preventivnih programa."
CENA STRAHA: Finansijska nemotivisanost je često navođen problem medicinskog osoblja. Tvrdi se da se oni ne mogu potpuno posvetiti pacijentu, biti ljubazni, nasmejani i maksimalno uslužni ukoliko i sami imaju egzistencijalnih problema.
"Postoji pacijentov advokat koji je dostupan svakom, svakoj osobi koja uđe na Institut. Činjenica je da smo mi u prošloj godini imali samo pet pismenih pritužbi", kaže doktor Nenad Borojević dodajući: "Nemam iluziju da je to realna cifra. Hoću da kažem kako je broj onih koji su nazadovoljni sigurno veći, ali treba dosta vremena da se svi oni koji osećaju tu potrebu i pismeno izraze."
Republički zavod za zdravstveno osiguranje utvrđuje, između ostalog, i plate – pri čemu se plata lekara specijaliste na institutu ne razlikuje od plate lekara specijaliste u domu zdravlja. Čitava procedura regulisana je vladinom uredbom. Dr Borojević smatra da ta uravnilovka destimuliše one koji su po prirodi stavari upućeni na teške pacijente i imaju mnogo posla. "Pošto je to tako, mi moramo da izmišljamo neke alternativne načine dok se drugačije ne utvrdi. Svakog meseca podelimo određenu stimulaciju preko plate. To je jedno vreme bilo 30 odsto, što je maksimum, a trenutno je deset odsto. Izvor novca za tu stimulaciju su vanbudžetski prilivi Instituta – lečenje pacijenata iz drugih fondova, kao što su Fond zdravstva Crne Gore, Fond zdravstva Republike Srpske, i naplate usluga za one koji žele da ovde budu lečeni."
Često se ističe da zvanična medicina svojim redukcionističkim pristupom tera bolesnike u naručje nadrilekara i varalica. Ono što pacijenta navodi na korišćenje komplementarnih i alternativnih metoda lečenja jesu zbunjenost, nedostatak informacija o bolesti – i strah. Bolesnik zahteva celovit pristup lečenju što podrazumeva ravnopravnost fizičke, psihološke, nutritivne, čak i duhovne komponente. Ukoliko lekari, materijalno nezadovoljni, nemaju želje, volje ili snage da se posvete pacijentu u potpunosti, onda će on (u skladu sa tržišnim principom) na drugom mestu potražiti one koji će zadovoljiti njegove potrebe.
"Ja sam fakultetski obrazovan, moja žena je to takođe bila. Nikada nismo verovali u nadrilekare. Moj sin je pronašao nekog čiču iz Stalaća koji navodno leči rak. Nisam mu verovao i rekao sam sinu da ću mu poverovati ukoliko mi nađe troje ljudi koje je taj čiča izlečio. Pošto sam razgovarao sa tim ljudima, pristao sam da odemo do Stalaća... Čiča je najpre dugo razgovarao s mojom ženom – a to niko od lekara nije ranije uradio", kaže A. M.
SIROMAŠTVO DUHA: Na zvaničnom sajtu Instituta za onkologiju i radiologiju Srbije može se naći podatak da po organizaciji, školovanim kadrovima, prostoru, opremi Institut ispunjava sve uslove po kriterijumima SZO-a. Iako je mamografija glavni preventivni pregled kod raka dojke, u Srbiji postoji samo 33 mamografa, ne računajući desetak u privatnim ordinacijama. Dr Nenad Borojević smatra da ih je potrebno bar 80, dok dr Zoran Rakočević tvrdi da ih je potrebno 190-200. Ništa manje nije bitan ni podatak da nam nedostaju i stručnjaci koji bi rukovali aparatima. "Da bi, po evropskim standardima, neko bio sposoban da čita mamografiju treba da pročita 5000 mamografa godišnje. Mi nemamo toliko ljudi, skoro svi su na Institutu u Beogradu", navodi dr Rakočević. Prema rečima doktora Borojevića, nedostatak u obrazovanju lekara specijalista opšte medicine jeste u tome što oni nemaju predmet koji bi se, recimo, zvao klinička onkologija. Znanje koje stiču iz drugih predmeta o onkologiji nije dovoljno da bi se osposobili da prepoznaju rak.
Dr Melita Vujnović ukazuje da SZO preporučuje redovnu mamografiju na dve godine za žene starije od pedeset. Za to je potreban dovoljan broj mamografa, isto toliko obučenih ljudi, ali i svest da postoji mogućnost za samopregled, da taj pregled rade ginekolozi, hirurzi ili lekari opšte prakse.
Pored stigmatizacije bolesti, problem je i nedostatak zdravstvene kulture. To znači da građani idu kod lekara tek kada se pojave uočljivi simptomi, dok na kontrole ne odlaze redovno. U SAD žena jednom godišnje dobija poziv na mamografski pregled, a ukoliko se ne odazove gubi izvesne socijalne beneficije. Nacionalna strategija svakako mora obuhvatati edukaciju građana o neophodnosti prevencije, kao i o karakteru i specifičnosti bolesti. Naime, u našem društvu postoji uvreženo shvatanje da je svako ko oboli od raka već mrtav. Fama o ovoj bolesti, koja se u ranim stadijumima može lečiti i sa kojom se danas može živeti znatno duže, mora biti uklonjana. Jedna od funkcija 25 regionalnih preventivnih centara koji treba da počnu sa radom od ovog meseca, jeste edukacija građana. Njihov cilj je smanjenje broja obolelih i smanjenje stope smrtnosti od nezaraznih bolesti među kojima je i kancer, kao i pružanje zdravstvenih usluga stanovništvu koje želi da proveri svoje zdravlje. Ministar Tomica Milosavljević je na konferenciji povodom otvaranja takvog centra u Domu zdravlja Voždovac, podsetio da dve trećine građana Srbije umire od bolesti koje su izlečive kada se otkriju na vreme. Ovi centri su nastali kao rezultat realizacije projekta Ministarstva zdravlja pod nazivom "Unapređenje preventivnih zdravstvenih usluga u Srbiji", čija vrednost iznosi tri miliona evra, a koji finansira EU preko Evropske agencije za rekonstrukciju.
Još jedan korak neophodan u borbi protiv raka, koji pritom nije ni skup, jeste registar za rak. On daje bar uvid u broj obolelih, pa time i u efikasnost borbe protiv raka. Radi vođenja jedinstvenog registra još 1986. su doneta pravila o prijavljivanju obolelih, da bi se 1996. dogodilo da su podaci pokazivali veći broj umrlih od malignih bolesti nego što je bio broj prijavljenih oboljenja. Dr Borojević kaže da Republički registar za rak ne radi onako kako bi trebalo da radi. "Registar radi bolje nego pre, ali ne dovoljno dobro i ne dovoljno precizno", a jedan od glavnih problema je neadekvatna komunikacija između lekara koji su prvi put u dodiru s bolesnikom i ustanova koje obavljaju registraciju korisnika. "Zdravstveni informacioni sistem zavisi od onih koji u njega nešto unose. Ako imate ljude koji upis epidemioloških podataka doživljavaju kao administraciju i birokratiju onda, naravno, vrlo teško možete imati pravu sliku", kaže dr Melita Vujnović i napominje da svuda u svetu ovi registri kasne, jer su to veliki statistički sistemi koje nije lako obraditi.
Registar za rak, edukacija građana i visok nivo zdravstvene kulture mogu da pomognu da se država natera da vodi preventivni program, mogu pomoći uspešnosti programa – ali nisu dovoljni za smanjenje broja obolelih. "Finansijsko ograničenje uvek postoji", kaže dr Borojević, "zato što je u osnovi zaista novac, budžet i odluka na šta će se sredstva trošiti." Procedura prikupljanja novca za finansiranje projekata uglavnom se odvija preko SZO-a, koji projekte finansira od zemalja članica kroz godišnju članarinu i na osnovu liste prioriteta. Ministarstvo zdravlja Srbije je potpisalo dvogodišnji ugovor kroz koji od SZO-a dobija oko 92.000 dolara. Prema rečima dr Melite Vujnović, "ako je nešto prepoznato u Ministarstvu zdravlja, onda će ono odobriti sredstva. Naša sredstva koriste uglavnom za međunarodne sastanke, za sve ono što ne bi trebalo da opterećuje nacionalni budžet. Pilot projekat u Braničevu se radi na osnovu donacije francuske vlade".
SIROMAŠTVO TELA: Zašto onda nema novca za preventivu? "Budžet kojim raspolaže Ministarstvo je znatno manji od onog kojim raspolaže Republički fond za zdravstveno osiguranje, i taj deo ide na investiciona ulaganja, drugi deo su programi od opšteg interesa i preventivni programi. Ako je infrastruktura propala, onda znatno manje ostaje za preventivu", objašnjava dr Melita Vujnović. U ovom trenutku, uzimajući u obzir da je broj zaposlenih i onih koji ulažu veoma mali, a broj onih koji to treba da koriste veliki, naše zdravstveno osiguranje raspolaže s veoma malo novca. To je jedan od osnovnih problema zemalja u tranziciji. Procentualno, Srbija ne odskače mnogo od drugih evropskih zemalja, jer je nedostatak novca problem s kojim se suočavaju i druge zemlje Evrope. Velika Britanija ima problem sa dužinom liste čekanja i neadekvatno plaćenim zdravstvenim radnicima; Nemačka se suočava s rastućim troškovima u zdravstvu usled pojave visoke tehnologije i sve većih zahteva; Francuska je razradila poseban sistem u kome se mreža zdravstvenih ustanova, i privatnih i državnih, organizuje tako da se zadovolje postojeće potrebe. Naš sistem kontrole troškova i maksimalnog efekta za sada funkcioniše, jer "ne možemo smanjivati troškove ako su oni 200 dolara po glavi stanovnika, ali njih treba adekvatno usmeravati", kaže dr Vujnović.
Parcijalna borba protiv raka ne daje rezultate. Neophodan je intersektorski pristup i angažovanje celokupnog društva. Neophodno je usvojiti nacionalnu strategiju za borbu protiv raka. Republička stručna komisija za onkologiju, koja treba da donese tu strategiju, nema vremensko ograničenje a, po rečima dr Borojevića, jedino je sigurno da će biti – finansijski ograničena. Trošak celovite borbe protiv raka svakao bi bio veliki na početku ali, posmatrano dugoročno, isplativ: preventiva je jeftinija od kurative, sačuvali bi se ljudski resursi, a prirodna sredina bi nam bila zdravija.
Kancer nije bolest koja se dešava samo drugima niti pogađa samo druge. "Ja ne želim nikoga da tužim za ono što se nama desilo", kaže A. M. "Ono što želim jeste da se to nikome više ne ponovi. Da nismo izgubili toliko vremena kod lekara opšte prakse i da kasnije nije bilo propusta u proceduri lečenja, moja žena bi poživela još malo."
Bez nagrade
Duvanski dim sadrži 4000 otrovnih supstanci od kojih su mnoge kancerogene.
Rizik od dobijanja raka pluća se povećava sa povećanjem broja popušenih pakli cigareta i s povećanjem pušačkog staža. Rizik se proračunava tako što se pomnoži broj dnevno popušenih pakli cigareta sa brojem godina tako da, na primer, pušač koji puši tri pakle cigareta dnevno ima znatno veće šanse za oboljevanje od onog koji puši paklu dnevno. Jedan od sedmoro pušača koji puše više od dve pakle cigareta dnevno umire od raka pluća. Iako rizik zbog pušenja lule i cigara takođe postoji, on je znatno manji nego kod pušenja cigareta. Pušač koji puši paklu cigareta dnevno ima 25 puta veće izglede za dobijanje raka pluća nego nepušač, dok pušači lule i cigara imaju pet puta veće izglede.
Pasivno pušenje takođe može biti uzrok pojave karcinoma pluća. Tri popušene cigarete u neposrednoj blizini nepušača na njega imaju efekat kao da je i sam popušio jednu. Istraživanja su pokazala da nepušač koji stalno boravi u okruženju pušača ima 24 odsto veće izglede da oboli od karcinoma pluća nego nepušač koji se ne nalazi u blizini pušača. U Americi godišnje od karcinoma pluća umire 3000 pasivnih pušača.
Borbu protiv pušenja SZO preporučuje kao gotovo prvu preventivnu aktivnost koja se može uraditi širokom akcijom. Da ozbiljna i sistematski vođena borba protiv pušenja daje rezultate pokazuje podatak po kom je potrošnja cigareta u SAD sa 640 milijardi cigareta godišnje svedena na broj od 378 milijardi.
Međutim, u borbi protiv pušenja postoji jedna velika prepreka – lobi duvanske industrije. On je uspeo da još godinu dana odloži štampanje obaveznih velikih natpisa na kutijama cigareta o štetnosti pušenja. Uz to, marketinške kampanje duvanske industrije podrazumevaju izvesno nagrađivanje pušača – kupite paklicu i dobijete upaljač, boks cigareta – majicu, dvanaest kutija – kišobran...
S druge strane, borci protiv pušenja ne nude nikakve nagrade.
Borbeni plan
Najstariji dokumentovani slučaj raka nalazi se na egipatskom papirusu iz 1500. godine pre nove ere. Zabeleženo je osam slučajeva tumora dojke. Bili su tretirani kauterizacijom, metodom kojom se obolelo tkivo uništava užarenim instrumentom. Grčki lekar Hipokrat je bolesti dao ime karkinos – rak, jer mu se činilo da tumori podsećaju na raka.
Institucionalizovana borba protiv ove bolesti počinje osnivanjem američkog Udruženja za borbu protiv raka 1913, potom je u Francuskoj 1920. godine osnovano prvo takvo udruženje u Evropi. Treće je osnovano 1927 – Jugoslovensko drustvo za izučavanje i lečenje raka.
Krajem šezdesetih i početkom sedamdesetih godina prošloga veka došlo se do zaključka da se s kancerom može izaći na kraj samo uz ozbiljnu organizacionu i finansijsku pomoć države. U SAD Meri Lasker, nakon smrti muža, pokreće kampanju i vrši pritisak na tadašnjeg američkog predsednika Ričarda Niksona. U časopisu "Tajm" od 9. decembra 1969. preko cele strane poziva predsednika: "Gospodine Nikson, vi možete izlečiti rak." Na adrese američkih senatora stiže 60.000 pisama građana koji zahtevaju da država preuzme odgovornost za zdravlje nacije. U decembru 1971. Kongres usvaja Nacionalni akt o raku (National Cancer Act), koji je Nikson potpisao za manje od dve nedelje, 23. decembra.
Entuzijazam Meri Lasker i njena vera da se čovečanstvo može izboriti sa svim izazovima umnogome su odredili prve decenije rada američkog Nacionalnog instituta za rak (National Cancer Institut). Njegov prvi direktor Sidni Farber rekao je da 350.000 pacijenata "koji će umreti ove godine ne mogu da čekaju, niti je to neophodno da potpuno dovršimo sva bazična istraživanja kako bismo napravili značajniji napredak u lečenju raka. Istorija medicine je prepuna primera lekova koji su bili u upotrebi godinama, decenijama, čak i vekovima pre nego što je shvaćen mehanizam njihovog delovanja". Naglasio je neophodnost osnivanja ozbiljnog fonda za borbu protiv raka, kome je potrebno "čvrsto vođstvo i jasno artikulisan borbeni plan".
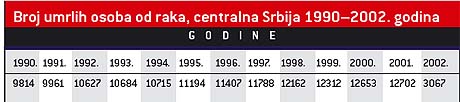
Incidenca malignih oboljenja u Beogradu 2003.
 POŠALJI KOMENTAR REDAKCIJI
POŠALJI KOMENTAR REDAKCIJI
|  |
 ODŠTAMPAJ TEKST
ODŠTAMPAJ TEKST
|
|||
 | |||||
|
| |||||

IZ ISTOG BROJA
-
Mundijal 2006 >
Idoli, glupaci i "fudbalske udovice"
Vladimir Stanković